La science ne prévient pas toujours. Un matin, la vision se trouble, des points noirs flottent, un flash traverse le regard. Ce n’est pas un simple caprice de l’œil fatigué : derrière ces signes parfois anodins se cache parfois le début d’un bouleversement silencieux de l’anatomie oculaire. Le décollement postérieur du vitré, phénomène discret mais aux conséquences bien réelles, concerne chaque année des milliers de patients, souvent pris au dépourvu.
Le décollement postérieur du vitré s’installe au fil du temps, accéléré par le vieillissement, la liquéfaction et l’effondrement du vitré. Ce processus, loin d’être rare, gagne du terrain avec l’allongement axial de l’œil, typique des myopes, et l’avancée en âge. Parmi les patients qui présentent un décollement vitré symptomatique, environ 15 % développent une rupture rétinienne, exposant leur œil à un risque élevé de décollement de la rétine. Les ruptures repérées sont généralement prises en charge de façon préventive par photocoagulation au laser à l’argon. En l’absence d’intervention, le danger est réel : le décollement de la rétine impose alors une chirurgie en urgence.
Qu’est-ce que le détachement postérieur du vitré ?
Au centre de l’œil, un gel transparent, le vitré, occupe près de 80 % du volume de l’organe. Ce gel, attaché à la rétine par des fibres microscopiques, assure la cohésion interne de l’œil. Un décollement postérieur du vitré, souvent abrégé en DVP, se définit par la séparation du vitré de la rétine, modifiant l’équilibre fragile de la structure oculaire.
Composition d’un vitré normal
Le vitré, à première vue anodin, est en réalité une matrice complexe : 99 % d’eau, 1 % d’acide hyaluronique et de collagène insoluble. S’y ajoutent glycoprotéines, protéines solubles et une population cellulaire nommée hyalocytes. Ce fragile équilibre assure au vitré sa transparence et sa consistance si particulière.
Quelles sont les causes du décollement postérieur du vitré ?
Avec l’âge, un changement s’opère : le vitré devient moins homogène, moins solide, et tend à se liquéfier. Cette transformation, connue sous le nom de liquéfaction vitréenne, rétrécit le gel et le détache progressivement de la rétine. Lorsque les fibres qui relient le vitré à la rétine cèdent, le vitré finit par se séparer totalement, déclenchant le fameux DVP.
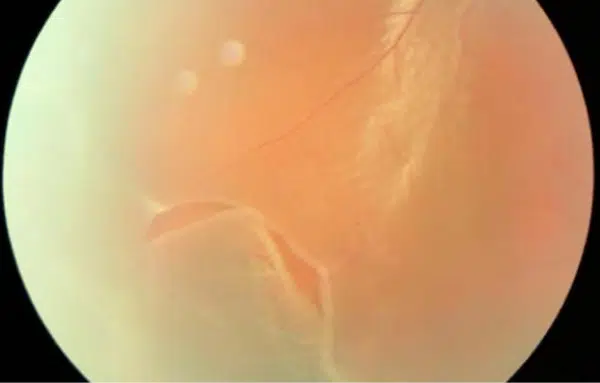
Bague de Weiss : lors de l’examen, le décollement complet du vitré au niveau du nerf optique donne naissance à une structure flottante bien visible : l’anneau de Weiss. Ce cercle translucide témoigne de la séparation, tandis que les zones d’adhérence résiduelles subissent des tractions, parfois à l’origine de complications.
Le processus de synérèse du vitré : effondrement et évolution
Chez les plus jeunes, le vitré reste dense et homogène, avec un centre lisse et une périphérie plus compacte (le cortex). Avec le temps, la liquéfaction s’installe, des cavités de liquide (lacunes) se forment, d’abord au centre puis ailleurs dans la matrice du gel. Ces zones liquides, entourées de condensations fibrillaires, fusionnent progressivement. Les réseaux de collagène et d’acide hyaluronique se dégradent, créant une grande cavité centrale. Cette instabilité mécanique fragilise la connexion du vitré à la rétine, particulièrement près du nerf optique, et aboutit à un DVP qui s’étend ensuite vers la périphérie.
Au départ, le décollement du vitré commence par une séparation superficielle au niveau de la région périfovéale (au centre de la rétine). Le liquide s’insinue, provoquant un décollement partiel. Les premiers stades passent souvent inaperçus : aucun symptôme, aucune gêne. Des années peuvent s’écouler avant que la séparation n’atteigne le disque optique. Le gel vitré reste encore attaché à la base, mais la traction exercée lors de cette phase peut provoquer une rupture rétinienne, surtout aux endroits où l’attache demeure tenace.
Synérèse vitreuse : une question d’âge
Le processus de synérèse, ou liquéfaction du vitré, accompagne le vieillissement. Plus de 90 % des personnes de plus de 40 ans présentent des lacunes dans le vitré, alors qu’elles ne touchent que 9 % des moins de 20 ans. Le décollement vitré postérieur, quant à lui, reste rare avant 50 ans (moins de 10 % des cas) mais concerne près des deux tiers des plus de 65 ans. Les études le confirment : le DVP évolue lentement, parfois sur plusieurs décennies, sans alerter le patient.
Facteurs qui accélèrent la synérèse vitrée
Certains contextes accélèrent la transformation du vitré. La myopie figure en tête des facteurs favorisants, mais elle n’est pas la seule. On retrouve également :
- Des traumatismes oculaires
- Des états inflammatoires chroniques
- Des hémorragies dans le vitré
- L’aphakie (absence de cristallin)
- Des antécédents de chirurgie oculaire, comme la cataracte
- Des troubles héréditaires
La liquéfaction du vitré, sur le plan biochimique, reste en partie mystérieuse. Ce qui est observé : l’effondrement du réseau de collagène et la chute du taux d’acide hyaluronique. L’exposition à la lumière serait également impliquée via la production de radicaux libres, susceptibles de modifier les constituants du gel. Dans la myopie forte, ces changements apparaissent plus tôt, favorisés par l’augmentation du volume de l’œil et des modifications du collagène propres à cette pathologie. Lors d’une inflammation intraoculaire, les enzymes libérées par les cellules inflammatoires dégradent le gel, comme cela se produit lors d’hémorragies dans la cavité vitrée.
Décollement postérieur du vitré et déchirures de la rétine
Le décollement postérieur du vitré favorise la survenue de tractions vitréorétiniennes, responsables de déchirures de la rétine. La majorité de ces ruptures découlent d’une traction, qu’elle soit spontanée ou liée à un traumatisme. On estime que 8 à 15 % des cas de DVP s’accompagnent de déchirures, mais ce chiffre grimpe à 50–70 % si une hémorragie vitrée est associée.
Chez près de 15 % des patients présentant un décollement vitré symptomatique, une rupture rétinienne est constatée. Cette complication expose à un risque élevé de décollement de la rétine. En prévention, la photocoagulation au laser à l’argon est utilisée pour traiter ces ruptures. Si le traitement fait défaut, la progression vers un décollement de la rétine nécessite alors une intervention chirurgicale rapide. À noter : la moitié des patients atteints de DVP avec hémorragie vitrée présentent une rupture rétinienne, contre 8 à 15 % chez ceux sans saignement.
Chez la moitié des patients, le décollement du vitré n’est pas total : des fragments de cortex vitréen restent attachés à la rétine. La majorité des ruptures sont déjà présentes lors du premier examen, mais des déchirures tardives peuvent apparaître dans 3 à 27 % des cas.
Symptômes du décollement vitré postérieur
L’apparition soudaine de corps flottants (myodésopsies) ou de flashs lumineux (photopsies) doit alerter. Toute perte de vision, modification du champ visuel ou changement dans la perception des corps flottants nécessite une consultation rapide chez l’ophtalmologiste.
1. Myodésopsies
Les corps flottants correspondent à des opacités du vitré qui projettent une ombre sur la rétine. Ils prennent la forme de taches, filaments ou structures évoquant une toile, surtout perceptibles sur fond clair. Ces opacités résultent de cellules résiduelles, de condensations de collagène ou parfois de l’anneau de Weiss.
2. Photopsies
Les flashs lumineux, ou photopsies, surviennent lors de la traction des hyaloïdes sur la rétine, générant des éclairs fugitifs dans le champ visuel.
3. Micropsie ou métamorphopsie
Phénomènes plus rares, micropsie et métamorphopsie traduisent une déformation de la vision liée à la traction sur la macula ou à une hémorragie rétrohyaloïdienne, notamment si un vaisseau se rompt lors du DVP.
4. Perte de vision liée à une hémorragie vitrée
Un saignement du vitré, conséquence d’une rupture ou d’une avulsion d’un vaisseau rétinien, peut entraîner une perte visuelle brutale. Ce signe doit alerter, car 50 à 70 % des DVP avec hémorragie vitrée s’accompagnent d’une déchirure de la rétine.
Prise en charge du décollement postérieur du vitré
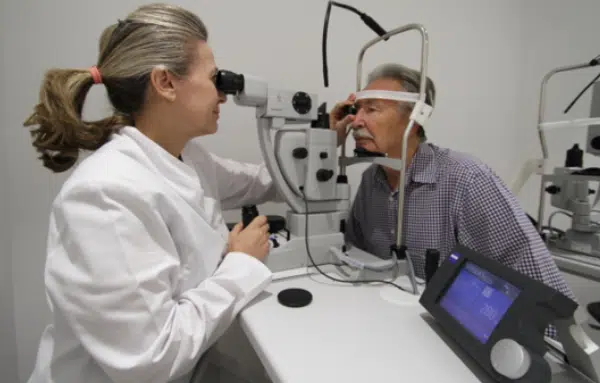
Face à l’un de ces signes, il est impératif de consulter rapidement. L’ophtalmologiste procède à un examen complet du fond d’œil, et renouvelle ce contrôle trois à quatre semaines plus tard pour dépister d’éventuelles nouvelles déchirures. Les ruptures détectées sont traitées au laser à l’argon, tandis qu’un décollement de la rétine nécessite en général une intervention chirurgicale.
Les yeux ne préviennent pas toujours, mais ils ne trichent jamais. Ignorer les signaux du décollement vitré postérieur, c’est prendre le risque de voir la lumière vaciller, parfois définitivement. Face à un trouble visuel soudain, mieux vaut ne pas attendre que la brume s’installe.









![[Homme] Comment bien se raser avec un rasoir de sûreté](https://www.francemedicale.net/wp-content/uploads/Homme-Comment-bien-se-raser-avec-un-rasoir-de-surete.jpg.webp)